婦人科疾患とは
子宮、卵巣、腟などの女性特有の臓器や生殖器に発症した病気や、ホルモンバランスの乱れが原因となって生じた不調などを総称したものです。具体的には、月経困難症、PMS(月経前症候群)を含む月経時の異常、子宮筋腫、子宮内膜症、婦人科がん(子宮頸がん、子宮体がん、卵巣がん)、性感染症などが含まれます。
婦人科特有の症状は他人にはなかなか相談しづらいという方も多いですが、生活に支障をきたしている方や、不安を抱えている方、些細な症状でも構いませんので相談してください。皆様の健康をサポートさせていただきます。
主な婦人科疾患
月経異常
月経異常とは
月経異常には、月経周期の乱れ、月経量の異常、月経期間の異常、月経時のトラブル(月経困難症、PMS)などが挙げられます。一般的に正常の月経周期は25~38日、出血持続日数は3~7日、月経時の血液量の正常範囲は20~140mlといわれています。
月経周期の異常
正常の月経周期は25~38日です。
【頻発月経】前回の月経開始日から24日以内に次の月経が始まる場合
【稀発月経】前回の月経開始日から39日以上経っても次の月経が始まらない状態
【無月経】3ヵ月以上月経がない状態
最終月経から1年以上月経がこなくなった状態を【閉経】といいます。
頻発月経であれば、黄体機能不全や無排卵周期症などが可能性として考えられ、希発月経であれば、何らかのホルモン異常や多嚢胞性卵巣症候群(PCOS)などの可能性があります。
無月経は大きく2つに分けられ、18歳になっても月経(初経)がない場合を原発性無月経といい、「以前に月経はあったことがあるけど、前の月経から3か月以上月経が来ない状態」=続発性無月経と区別して定義しています。原発性無月経の原因としては、染色体異常、子宮・卵巣の奇形、内分泌疾患(内科的な疾患)があげられます。ただし、現在では15〜16歳の時点で月経がない場合には婦人科を受診される方が多く、その時点で原発性無月経の原因となるものがないか検査を行うことが多くなっています。続発性無月経の原因には、急激な体重減少や、過剰な運動によるもの、ストレスによるホルモンバランスの乱れなどがあります。
月経量の異常
月経時の経血量の正常範囲は20~140mlです。
【過多月経】1周期の総経血量が140ml以上の場合(レバー状の固まりが多く出る、昼用ナプキンが1時間もたない、夜用ナプキンでも漏れる、貧血症状がある)
【過少月経】1周期の総経血量が20ml以下の場合(ナプキンを1日1〜2回しか交換しない)
過多月経では子宮筋腫や子宮線筋症、子宮内膜ポリープ、ホルモンバランスの乱れなどが存在する可能性が考えられます。過少月経では、排卵障害や子宮発育不全、ホルモンバランスの乱れなどが隠れている可能性があります。
月経期間の異常
月経持続期間の正常範囲は3~7日です。
【過長月経】8日以上出血が続く場合
【過短月経】2日以内で出血が終わる場合
過長月経では、子宮筋腫、子宮腺筋症、子宮内膜ポリープ、血液凝固障害、ホルモンバランスの乱れが存在する可能性があります。過短月経では、無排卵周期症、子宮の未発達、ホルモンバランスの乱れが隠れている可能性があり、過短月経には過少月経が伴うことが多くあります。
月経困難症
月経期間中に月経に伴って生じる病的な状態をいい、下腹部痛や腰痛など一般的に月経痛とよばれる症状に加え、おなかが張る感じ、吐き気、頭痛、疲労、脱力感、食欲不振、イライラ、下痢、憂うつなどが含まれます。
機能性月経困難症(原因となる疾患が存在しない場合)
初経後1〜2年から始まることが多いといわれています。
原因は、以下のようなものが考えられています。
①プロスタグランジンの過剰分泌
子宮の内側で剥がれ落ちた子宮内膜を身体の外に排出させる際に子宮を収縮させるプロスタグランジンというホルモンが分泌され、これが過剰に分泌された結果、子宮が収縮しすぎて子宮の血流が悪くなり、その結果、痛みが起こると考えられています。
②子宮口が狭い
若い方や出産経験のない方では子宮と腟をつなぐ部分が狭くて硬いため月経血を送り出せずに痛みが起こることがあります。また子宮口が狭いことから月経血が卵管に逆流して骨盤内に流れ込み、月経血中に含まれるプロスタグランジンによって痛みが出る事も考えられます。
③心理的要因
「月経は痛い」「月経は嫌だ」などの思い込みから痛みが起こることもあります。また、ストレスが原因となることもあります。
④運動不足や冷え
運動不足や冷房・薄着などにより骨盤周囲の血流を悪くすることも痛みを起こしやすくするといわれています。
器質性月経困難症(原因となる疾患が存在する場合)
初経後5年以上経過してから発症することが多いといわれています。
原因となる疾患を以下に挙げます。
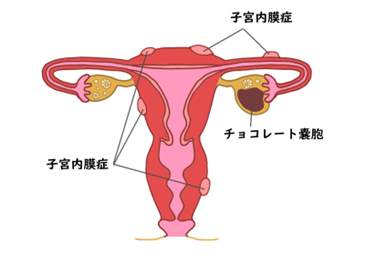
①子宮内膜症
子宮内膜症とは、子宮以外の場所(卵巣、腹膜、骨盤内など)で子宮内膜のような組織が増殖してしまう病気です。増殖した組織は子宮内膜と同じように、月経が来ると剥がれて出血を起こします。本来の子宮内膜は月経血とともに腟を通って身体の外へ排出されますが、子宮以外の場所で増殖してしまった組織には出口がないため、お腹の中にたまって炎症を起こし、周囲の組織と癒着を引き起こし、痛みなどを引き起こします。
子宮内膜症の原因は明らかとなっていませんが、初経が早い方、月経周期が短い方、妊娠・出産の経験がない方に発生しやすいといわれています。生殖可能年齢女性の約10%に認められ、子宮内膜症の患者さんの8割以上に月経困難症が認められるといわれています。月経困難症のほか、排便痛や性交痛、不妊症の原因となります。
治療は、対症療法(鎮痛薬(NSAIDs)や漢方薬)を行ったり、低用量ピル、黄体ホルモン療法(ジエノゲスト)、GnRH製剤などが用いられます。卵巣チョコレート嚢胞(内膜症性嚢胞)が大きい場合、骨盤痛がひどい場合には手術療法が選択されることもあります。
②子宮腺筋症
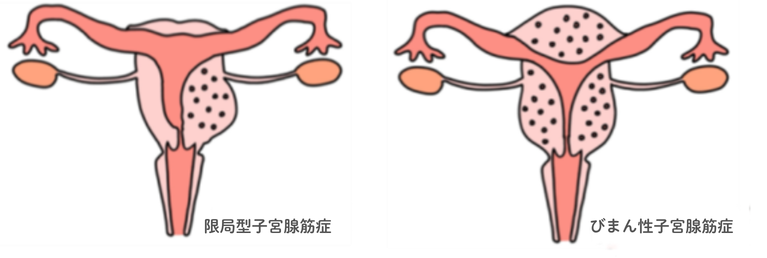
子宮腺筋症とは、子宮内膜が子宮の筋肉の層に進入して増殖してしまう病気です。子宮筋の中で内膜組織が増殖を繰り返すと子宮の筋肉が固くなり、子宮の壁が次第に厚くなってしまいます。女性ホルモン(エストロゲン)が子宮腺筋症を進展・増悪させるので、月経がある限り、子宮腺筋症は進行していきます。
症状は、月経困難症に加えて、出血量も増えることから貧血になることもあります。また、不妊症や流産・早産の原因となる場合もあります。成人女性の20〜30%に存在するといわれ、特に40代で一番多くみられます。経産婦に多く、その他には掻爬手術、帝王切開、筋腫の手術など子宮内膜の操作を伴う子宮手術を経験した人にも多いといわれています。
治療は症状の程度に応じて対応していきます。症状が軽い方には鎮痛剤、鎮痙剤、止血剤で対応します。それでも不十分な場合などは、様々なホルモン剤(プロゲスチン製剤、IUS、LEP、GnRH製剤)による薬物療法が行われます。これらが無効の場合は、手術療法が考慮されます。
③子宮筋腫
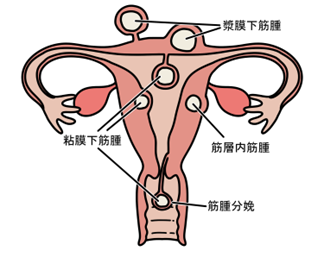
子宮筋腫とは、子宮の筋肉の一部が異常に増殖し、こぶ(良性腫瘍)が形成される病気です。はっきりとした原因はまだ分かっていませんが、子宮の筋肉の中にできた腫瘍の芽が、女性ホルモン(エストロゲン)の影響を受け、長い時間をかけて成長すると考えられています。子宮筋腫は子宮のどの部位に発生するかで、小さなものでも症状をきたすものから、大きくても無症状のものまで様々です。成人女性の20〜30%に存在するといわれており、特に40代以上では約40%に認められるといわれています。
発生部位による分類
- 漿膜下筋腫
- 筋層内筋腫
- 粘膜下筋腫
症状は、過多月経による貧血、月経困難症(頭痛、下腹部痛、腰痛、吐き気、下痢など)、不妊症、筋腫増大による症状として排尿・排便障害などが現れることがあります。
治療
症状がなければ、経過観察でサイズをフォローして様子をみます。
過多月経による貧血を認める場合には鉄剤を使用したり、ホルモン剤を使用して月経をコントロールする場合があります。症状が強く出ている場合には手術による治療が検討され、子宮摘出を行ったり、筋腫のみを摘出するなどの外科的治療が行われます。
PMS
月経前症候群(PMS)とは
月経前症候群は、月経の前に現れるこころと身体の不調です。さまざまな症状が月経開始前に3~10日間くらい続きますが、月経が始まると自然に軽快・消失するのが特徴です。
原因ははっきりと分かっていませんが、女性ホルモンの変動が影響しているといわれています。月経周期では、排卵してから月経が発来するまでの期間(黄体期)に、卵胞ホルモン(エストロゲン)と黄体ホルモン(プロゲステロン)という2種類の女性ホルモンが分泌され、この黄体期後半にエストロゲンとプロゲステロンが急激に低下するとによって脳でのホルモンや神経伝達物質のバランスが乱れ、こころの不調が出現するといわれています。脳内のホルモンや神経伝達物質は、女性ホルモン以外にもストレスや環境の変化など様々な影響を受けていますので、月経前症候群の発症にはいくつもの要因が重なり合っていると考えられています。日本人女性の70~80%が月経前に何らかの不調を自覚しており、5%の方は重い月経前症候群で日常生活に困難を感じています。
身体的な症状
頭痛、倦怠感、むくみ、乳房の痛み、腹部の膨満感、偏食・過食など
精神的な症状
イライラ、抑うつ状態、情緒が不安定、不安、不眠、集中力低下など
治療をする場合は、患者様にみられている症状に合わせた対症療法が行われます。
1.生活習慣の改善、セルフケア
自分の体調のリズムを知ったうえで、気分転換やリラックスする時間をつくり、体調が思わしくない場合には仕事の負担を減らすことを考えましょう。また、普段から食生活を見直してバランスの良い食事を摂ったり、アルコールの摂取を控え、禁煙して健康的な生活を送るようにしましょう。
2.薬による治療
①低用量ピル
月経前症候群の主な原因は、排卵の後に女性ホルモンが大きく変動することです。排卵を止めることで女性ホルモンの変動を少なくすると、月経前症候群の症状は軽快します。
②SSRI
脳でセロトニンという神経伝達物質が減少すると気持ちが不安定になり、こころの症状が出やすいといわれています。選択的セロトニン再取り込み阻害薬(SSRI)を用いて、脳内のセロトニンを増やすことで、月経前症候群の症状が軽快します。
③漢方薬
患者さんの症状や体質(証)に合わせて、漢方薬を使用します。加味逍遥散、当帰芍薬散、桂枝茯苓丸、抑肝散など使用することが多くあります。
④鎮痛薬、利尿剤
痛みに対して鎮痛剤、むくみなど水分の貯留症状に対して利尿剤を使用することもあります。
婦人科がん(子宮頸がん、子宮体がん、卵巣がん)
子宮頸がん
子宮頸がんとは
子宮の出口に近い部分(頸部)に発生したがんを子宮頸がんと呼びます。子宮頸がんは、性交渉で感染するヒトパピローマウイルス(HPV)が主な原因といわれており、感染すること自体はよくあることで、多くは自然に排除されます。HPVが持続的に感染した一部の人では、子宮頸部の細胞の遺伝子に異常が起こり、子宮頸部の一部ががん化すると考えられています。子宮頸がんの好発年齢は30~40代で、全体の患者数は減少傾向にありますが、近年は20代の若い患者さんが増加する傾向にあります。
子宮頸がんの主な症状は不正出血と帯下(おりもの)の増加です。しかし、初期の場合には無症状か性交時(または直後)の性器出血程度にとどまることもあります。早期にがんを発見する方法として子宮頸部細胞診検査があり、自治体などが管理する健診で子宮がん検診があります。細胞診で異常を認めた場合には精密検査が必要となります。精密検査でがんと診断されれば、次は病変の広がり具合を調べていきます。内診、超音波検査、MRI検査、膀胱鏡、直腸の検査(注腸、大腸内視鏡など)が行われ、進行期によって治療方法(手術、放射線、抗癌剤による化学療法)が選択されます。
子宮体がん
子宮体がんとは
子宮頸部の上方に位置する部分を子宮体部といい、内側の粘膜(子宮内膜)が異常に増殖し、がんが発生したものが子宮体がんです。子宮体がんには、女性ホルモン(エストロゲン)が関与しているタイプ1(エストロゲンが過剰な状態となり、子宮内膜が過剰に増殖(子宮内膜増殖症)した状態になり、さらに進行して子宮体がんが発生するタイプ)と、エストロゲンとは無関係に発症するタイプ2があります。タイプ1は閉経前後の比較的若い世代に多いのに対し、タイプ2では閉経後の高齢者に多いといわれています。
子宮体がんは早期から不正出血を起こすことが多く、帯下の量や性状の変化により発見される場合もあります。子宮体がんの診断には子宮内膜の細胞を調べる子宮内膜細胞診が行われます。この細胞診検査で陽性または疑陽性の結果が出たときには、子宮内膜組織生検によってがんかどうかの診断をつけます。子宮体がんと診断がつけば、次はCTやMRI、PET検査などにより、その広がりを調べます。
子宮体がんの治療は手術が主体です。進行の程度によって、抗がん剤を用いた化学療法を追加したり、放射線治療が行われることもあります。妊娠を希望する若い患者さんで、子宮温存を希望される場合には、子宮内膜の定期的な全面掻爬術とホルモン治療が行われます。妊孕能を残すことができる対象は限定的であるため、主治医と十分に相談することが重要です。
卵巣がん
卵巣がんとは
卵巣から発生するがんの種類は多くありますが、卵巣表面の上皮細胞からできる卵巣上皮性がんと、10~20代の若い女性に好発する卵巣胚細胞性腫瘍に大きく分けられます。卵巣がんの大部分は上皮性がんと呼ばれるもので、これがさらに色々な種類の組織型に分かれ、悪性度も様々あります。
卵巣がんは50代が好発年齢ですが、最近は30~40代の発症が増えています。卵巣は腹腔内に露出して存在しており、周囲に遮るものが少ないために、卵巣がんの初期では自覚症状は出にくく、お腹が膨れてきたなどの症状で発見されることが多いため、診断時にはすでに進行した状態であることが多いのが現状です。卵巣は外から細胞や組織の一部を採ることができない臓器であるため、診断をつけるためには手術が必要となります。卵巣がんは腹腔内だけでなく全身に広がりやすく、その広がり具合を調べるにはCT、MRI、PET検査などが必要です。
卵巣がんの治療は、手術と抗がん剤による化学療法の組み合わせで行われます。手術で腫瘍を摘出してがんの診断が下れば、卵巣がんの治療上必要な手術を追加します。手術時に腹腔内にがんが広がっている場合には、摘出不能ということもあります。卵巣がんは抗がん剤が有効ながんであり、手術でがんが摘出できない場合でも抗がん剤による化学療法によりがんが縮小する場合もあります。
性感染症
性感染症とは
性感染症は、感染している人との性的接触(性行為やオーラルセックス)によって新たな感染が発生していく疾患の総称です。病原体を含む精液、腟分泌液、血液などが、口や性器の粘膜、皮膚などに接触することで感染が起こります。
梅毒
梅毒は、梅毒トレポネーマという細菌によって引き起こされ、性行為による皮膚や粘膜病変の接触によって感染します。梅毒は皮膚の接触でも感染するため、性行為の際にコンドームを使用しても感染する可能性があります。感染後、3週間程度の潜伏期間ののちに、感染部位に硬い丸い潰瘍(硬性下疳)が現れます。この症状は自然に消えることがあり、梅毒に感染していることに気づきにくく感染を広げてしまうケースがあります。
梅毒は早期に発見・治療することが重要であり、治療せずに放置すると梅毒の病期が進行して深刻な状態(神経梅毒)になる可能性があります。最近では、若い女性の間でも梅毒患者が急激に増えている為、梅毒を疑う場合には検査を勧めます。また、妊娠中の梅毒は胎児への感染リスク(先天梅毒)があるため、早期に治療することが重要です。
血液検査で診断を行い、治療は抗生物質の内服または注射です。
クラミジア感染症
クラミジア感染症は10〜30代で多い性感染症です。病原体はクラミジアトラコマティスで、粘膜同士の接触によって感染します。潜伏期間は1~3週間で、男性では排尿時痛や尿道掻痒感が生じますが、女性では症状が軽く、無症状なことも多く感染に気づかず感染が拡大していきます。
性器からの分泌物や尿、口腔内からの抗原検出や核酸検査(PCR)で診断し、抗菌薬で治療します。放置すると子宮内や卵管の炎症、腹腔内の癒着を引き起こし、不妊症や子宮外妊娠の原因になることがあります。妊娠中では流産・早産の原因にもなるので、適切な治療が必要です。治療は抗菌剤の内服で、男女同時に治療を行うことが勧められます。
淋菌感染症
淋菌による感染症で、女性が感染すると子宮頸管炎を起こし、不正出血や帯下の増加が生じます。尿道炎を併発することもあります。感染が腹腔内に広がるとひどい腹膜炎を引き起こしたり、将来の不妊症の原因となることがあります。感染者が性行為を行った場合、1回の性行為で約30%の確率でパートナーに感染させるとされており、男女同時の治療が勧められます。
治療には抗菌剤の内服や点滴・注射治療を行います。最近は耐性菌(薬が効かないタイプ)も増えてきていますので、3週間後の再検査(治療効果判定)が非常に重要です。
腟トリコモナス症
原虫による感染症で、20〜50%の方は無症状ですが、泡状の悪臭を伴う帯下や外陰部や腟の痛みや掻痒感を伴うことがあります。公衆浴場などでの感染もありますが、性行為によって感染し再発を繰り返すことが少なくありません。そのため、パートナーと同時の治療が重要です。
性器ヘルペス感染症
病原体はヘルペスウイルスで、性行為による皮膚・粘膜病変部との接触によって感染します。潜伏期間は2~10日で、発症すると性器にかゆみが現れ、その後に水泡、びらんが生じ、痛みが伴います。診断は、視診や病変部からのウイルス分離、抗原検出や核酸検査(PCR)で行います。
治療は、抗ヘルペスウイルス薬を用いるほか、痛みが強い場合は鎮静剤を使用します。一旦治癒したとしても体内にウイルスは潜伏したままなので、免疫力が落ちていたりした際に再発を繰り返すこともあります。
尖形コンジローマ
尖圭コンジローマの病原体はヒトパピローマウイルスで、性的接触による皮膚・粘膜との接触で感染します。潜伏期間は3週間~数ヶ月で、感染部位にイボのような出来物が発生します。腟入口部や大・小陰唇、会陰、肛門などに発生し、痛みを伴うことはなく、かゆみや軽い異物感を覚えるくらいです。
治療には、塗り薬、液体窒素による凍結療法、電気メスや炭酸ガスレーザーなどによる切除など、発生部位や個数に応じて判断します。
性感染症を疑う症状を有する場合には、ご相談ください。患者さんの訴えや現れている症状などから疑われる感染症に考え、それに応じた検査(血液検査、尿検査、おりもの検査など)を行い、治療を進めていきます。
